2014年北京青年呼吸学者沙龙活动纪要
2014年第2次北京青年呼吸学者沙龙活动于2014年5月29日举行,本次沙龙的主题是“肺部感染的诊断:临床-检验手拉手”,由北京大学第三医院呼吸与危重症医学科沈宁医生主持。
众所周知,感染仍是呼吸内科医生永恒的话题。青霉素从发现到今天还不到100年时间,当时临床医生觉得已经可以解决感染的问题了,但现在看来,尽管我们已拥有很多种类的抗菌药物作为武器,且还在不断研发,感染仍是困扰我们的一个难题,很多患者还是死于感染。平时我们也在不断地学习,查阅文献,借鉴欧美国家的指南,但在病原体分布上,我们还是需要依靠临床微生物室的资料总结,中国与欧美地区在病原体的分布上差异很大,耐药性也有很大差别,我们在治疗过程中更应该注重本地区、本医院甚至本病房的病原学的流行病学资料,这在很大程度上依赖于微生物室的协助。此外,我们对感染病原体的特性、药物的机制等方面认识也不一定十分充分;病原学培养尽管送检率逐渐增高,但未必真正能发现有意义的病原微生物;在门诊,临床医师也不可能等到病原学的检测结果出来才开始治疗;在病房,对一些特殊的患者,微生物培养的结果迟迟不能出来,或者培养的结果与临床过程、治疗反应不相符。上述多种情况导致临床治疗面临困境。
特别要提到的是细菌耐药的问题,美国疾控中心在去年报道关于抗菌素耐药的威胁。在我国,多重耐药的铜绿假单胞菌、鲍曼不动杆菌、产超广谱β内酰胺酶及产碳青霉烯酶的肠杆菌、耐甲氧西林的金黄色葡萄球菌等也逐年增多,导致抗感染治疗效果不佳。如何识别和正确治疗耐药菌感染,我们很大程度上要依靠我们的微生物室同道。此外,判定培养出来的细菌是致病菌还是定植菌、哪种是真正的致病菌,以及一些近年新出现的感染血清学检查的解读也存在很多问题。因此,临床医师如何与临床微生物室进行沟通并加强合作,也是我们今天要讨论的话题。
宁永忠(北京大学第三医院检验科):感染性疾病涉及多个临床学科,因此微生物室参与临床会诊有其必然性,在此我们想借此机会探讨微生物室参与临床会诊的话题。首先是会诊的条件:(1)检查、报告的及时、正确、有效;(2)临床上有会诊的需求;(3)医院的管理层及临床科室管理层应建立相应的会诊工作制度。其次是会诊前准备工作:参与会诊的临床微生物学医师需要具备相应的专业技能和临床知识,要有相应的制度保障,并要加强学科间沟通和交流。第三,在会诊前,微生物学医师应汇总结果,仔细阅读病历,汇总临床信息及其他临床结果,与临床医师及患者充分沟通,明确会诊目的,形成初步的会诊意见。第四,在会诊过程当中,仔细听取病历报告,提供会诊建议。最后,会诊结束后将会诊意见记录备案,落实相应承诺,总结经验并作适当交流。
李楠(北京大学第一医院):同意宁大夫的观点。在国外,有部分医师作为临床微生物学家,在扎实的临床基础上又学习微生物学的知识,从临床到实验室,在一些ICU里每天有固定的时间会诊,对指导抗感染治疗能提供很好的建议。但临床微生物学家的压力很大,既有临床压力,也要对自己的建议和处方负责,和呼吸科医师也需要不断磨合。
孙立颖(北京大学第一医院检验科):目前国内检验科医师的临床知识相对欠缺,临床上有部分检验科研究生会进入临床科室进行学习或轮转,但很难进行准确契合并理解临床问题,因此,检验科医师的临床知识培养很重要。
罗凌(积水潭医院):临床医师对微生物缺乏形象上的认识,在条件允许的情况下应到微生物室进行参观学习;而检验科作为辅助科室,相对临床科室而言处在相对被动的位置,而且工作量大,所以往往很少对特殊的病原体进行仔细琢磨,在这一点上检验科医师需要转变思维,建立微生物学家为主,临床医师为辅的工作模式。
沈宁:下面我们采用结合临床实际病例的方式和检验科医师共同讨论。
梁瀛(北京大学第三医院):男性患者,69岁,农民,主因“反复咳嗽、咳痰7年,活动后呼吸困难1年,加重伴发热4天”于2012年11月30日收入呼吸重症监护病房。患者7年前开始反复出现咳嗽、咳痰,冬季为主,每年持续3个月以上,未规范诊治。1年前开始出现活动后呼吸困难,肺功能检查为阻塞性通气功能障碍(FEV1/FVC=0.56,FEV1%=44%),支气管舒张试验阴性,弥散功能减低(DLco%=61%),诊断为慢性阻塞性肺疾病(COPD),给予沙美特罗/氟替卡松粉吸入剂(50/500μg)及噻托溴铵粉吸入剂治疗,用药1月后自行停药。4天前受凉后出现咳嗽、咳痰、呼吸困难加重,伴发热,体温最高38.1 oC,胸片示双肺纹理增多(图1),2天前出现嗜睡,血气分析示“pH 7.16,PaCO2 86 mmHg”,急诊予气管插管机械通气治疗,并给予厄他培南抗感染及甲泼尼龙治疗。既往史:高血压病20年。否认糖尿病史。吸烟30余年,每日20支。体检:体温37.8 oC,呼吸22次/分。桶状胸,肋间隙增宽,双肺叩诊过清音,可闻及干啰音,未闻及湿啰音。辅助检查:血常规:白细胞15.43×109/L,中性粒细胞 90.3%。入院诊断:COPD急性加重,呼吸衰竭II型,高血压病。入RICU当日行支气管镜检查,见气管及各级支气管粘膜充血水肿,右中叶支气管肺泡灌洗行病原学检查。同时继续给予机械通气、抗感染、甲泼尼龙、雾化支气管扩张剂、祛痰及肠内营养支持治疗,体温有下降趋势,呼吸衰竭得以纠正,神志清楚,咳痰有力,入RICU后第3天拔除气管插管,给予无创通气序贯治疗。入院第4天,患者体温较前升高,最高达38.5 oC,痰量中,淡黄色,双肺可闻及干啰音,血白细胞 21.38×109/L,中性粒细胞 91.7%,Eos% 0.1%,胸片示“双肺透过度较前减低,肺纹理增多、增粗,两肺淡片状模糊影沿肺纹理分布,右肺为著”,考虑肺部感染进展(图2)。血清降钙素原<0.05ng/ml,血培养2次均阴性,1,3-β-D葡聚糖(G)试验阴性,半乳甘露聚糖(GM)试验阳性(1.5pg/ml),血清IgE轻度升高(213.0IU/ml),肺炎支原体、衣原体、军团菌抗体均阴性。气管内抽吸物涂片镜检可见曲霉样菌丝,半定量培养为黄曲霉(3+),BALF培养为烟曲霉。胸部CT示双肺散在多发淡薄片状磨玻璃密度影、纤维索条影,边缘模糊,内见含支气管影,并空洞形成(图3,4)。临床诊断为侵袭性肺曲霉病(Invasive pulmonary
aspergillosis, IPA)。经伏立康唑治疗后患者病情逐渐好转,2周后复查痰真菌培养阴性,GM试验弱阳性(0.5 pg/ml),转换为口服给药,患者病情好转出院。伏立康唑治疗2月后复查胸部CT示双肺多发渗出病变较前吸收,原病灶内空洞基本消失(图5,6)。患者诊断明确,但2次真菌培养都是曲霉,但不相同,应该如何解释?此外患者GM试验阳性,但G试验阴性,应该如何分析?
卲池(北京协和医院):该患者IPA临床诊断成立,但感染的来源考虑是社区获得还是院内获得?
沈宁:患者入院初期的临床表现考虑AECOPD,但从整个病程及化验检查分析,应诊断为COPD合并IPA。由于患者在急诊气管插管后立即进行了下呼吸道分泌物培养,提示为曲霉,所以应考虑为入院前社区获得性感染。目前认为IPA多见于有基础疾病或免疫抑制的人群,但近年研究发现COPD本身为IPA的独立危险因素,独立于激素治疗、广谱抗生素应用等危险因素之外,多见于重度或极重度COPD患者。本患者没有其他危险因素,既往没有规律应用糖皮质激素(ICS仅在1年前应用1月),因此考虑COPD本身作为危险因素。
牟向东(北京大学第一医院):对该患者我们还要警惕侵袭性肺支气管曲霉菌病的可能,气管镜下应注意有无气道受累。由于真菌沿气道播散,可引起化脓性支气管炎,进而出现支气管肺炎,这部分患者可出现动脉血二氧化碳分压的快速升高。此外,就2014年GOLD指南而言,对慢阻肺急性加重的患者,推荐激素剂量为泼尼松30-40mg/日,该患者入院时给予的激素剂量为甲强龙40mg/日,已超过指南推荐的泼尼松等效剂量。
宁永忠:对该患者而言,不同的气道标本真菌培养结果不一致难以解释。就G试验及GM试验而言,推荐应多次、连续测定,动态观察其变化。而且G试验与GM试验可不同步,国内外均有文献报道,因此推荐每3天检测一次GM试验。G试验受影响因素较多,国内G试验试剂盒的稳定性有待提高。最后,该患者为铜绿假单胞菌感染的高危人群,起始抗生素应用是否可考虑覆盖铜绿假单胞菌。
牟向东:今后对于真菌培养的结果,检验科的报告是否可以像病理报告一样附上检出病原体的图片,这样临床医师对病原体也有一个更为直观的认识。其次,真菌的药敏对治疗药物选择有提示意义,因为COPD患者真菌耐药的比例更多,是否应该常规进行真菌药敏检测?
宁永忠:病原微生物培养的结果可以附图,但这不属于国际惯例,如果临床上有需要,我们可以尝试开展,毕竟图片是客观资料,对于一些我们自身缺乏认识的病原体,可能有其他专家认识,在会诊的时候会有帮助,单纯的文字叙述会有信息量丢失;另外,曲霉菌做药敏定量未形成常规,也有一定难度,所以目前只做真菌鉴别,但如果临床有需要,也可以尝试。
曹彬(首都医科大学附属北京朝阳医院感染科):对同一患者不同标本培养出不同的真菌是可能的,且有可能是两种曲霉菌感染。动态监测G试验、GM试验有临床意义。对于珍贵的标本或特殊的病原体可以在检验报告单上附图,如果所有的报告单都附图,检验科工作量太大。对本患者来说,需要强调的是白细胞及中性粒细胞显著升高在IPA是可以的,而且有些IPA病情进展迅速,可以没有或只有很少危险因素。
金建敏(首都医科大学附属北京同仁医院):关于G试验应如何动态监测?如果临床治疗有效,G试验是否会动态下降?
曹彬:推荐至少每周2次,但目前尚无确切的建议,而且G试验所受的影响因素太多,如脂血及血中蛋白含量等,应该结合临床综合分析。
王玉红(首都医科大学附属北京同仁医院):下面介绍2个病例。病例1,男性患者,53岁,职员,发现肺部阴影3周,咯血5天,发热3天。3周前于外院因“肛周脓肿”住院期间行胸片及胸部CT检查发现肺部阴影(图7),未予特殊诊治。5天前无明显诱因出现咯血,为鲜红色血块,量约10ml,3天前受凉后出现发热,体温最高38.6℃,伴畏寒,咳少量白痰,间断痰中鲜红色血丝,伴乏力,无盗汗、胸痛、呼吸困难,查血常规未见明显异常,胸片示左肺中野近肺门处可见团状阴影,内可见透亮区,右上肺野和双下肺野可见片状密度增高影,为进一步诊治收入院。近2年体重减轻10kg。既往史:1月前因“肛周脓肿”于外院行“切开引流”及抗感染治疗后自诉痊愈。发现糖尿病1月,院外口服降糖药治疗,未严格控制饮食及监测血糖。1月前诊为“慢性乙型病毒性肝炎”。否认结核病史。吸烟30年,10支/天,未戒。饮酒30年,白酒5两/天,已戒酒1月。其母曾患“肺结核”。体检:T 37.8 ℃,胸廓无畸形,双肺呼吸音清,未闻及干湿啰音,心腹查体无明确阳性体征。辅助检查:血气分析、血常规、血生化、血肿瘤标记物正常。乙肝病毒表面抗原、e抗体和核心抗体均(+)。血沉:37mm/h。多次合格痰标本涂片可见大量G+球菌。G试验及GM试验阴性。结核杆菌γ-IFN释放试验:52.1 pg/ml (0-14)。PPD试验:24h和72h硬结直径均为2cm×2.5cm。三次痰抗酸染色阴性。入院后予头孢西丁2g Q8h静脉输液,加强控制血糖及对症治疗。第二天体温即下降至37℃,此后体温波动于36℃~37℃之间,患者自觉好转,咯血及乏力较前减轻。进一步检查痰结核杆菌核酸扩增荧光定量检测(Xpert MTB)阳性;利福平耐药基因检测(Xpert RIF)阴性。患者结合临床及影像学检查诊断首先考虑结核,但病原学没有明确结果,是否可以诊断?
病例2,男性患者,77岁,退休工人,慢性咳嗽、咳痰10余年,活动后气短3年,加重2天。10余年前受凉后出现咳嗽、咳白粘痰,于外院诊为“支气管炎”,予抗感染治疗后缓解,未系统诊治。此后上述症状每年均有发作,常以受凉为诱因,秋冬季节明显。3年前出现活动后气短,行肺功能检查提示:FEV1/FVC为27.4%,FEV1%pred为26.7%,诊为“COPD急性加重”。此后规律吸入沙美特罗/替卡松。2天前无明显诱因出现喘憋加重,伴咳嗽,痰粘不易咳出,静息状态下即感气短,活动后明显加重,伴有双下肢水肿及尿少,无夜间喘憋不能平卧。既往史:高血压病史7年。19年前曾患肺结核,规律用药半年后治愈。25年前因胃穿孔行“胃大部切除术”。吸烟30年,平均30支/天,已戒烟19年。体检:轻度喘息貌,无力体型,桶状胸,双肺叩诊过清音,双肺呼吸音低,未闻及干湿性啰音,心腹查体无异常。辅助检查:血常规:白细胞10.49×109/L,中性粒细胞 79.8%。ESR:48mm/h。多次痰涂片可见G+球菌及G-杆菌。多次痰培养未见病原菌生长。胸部CT见图8。入院后予头孢哌酮/舒巴坦3g,Q12h抗感染治疗,并予解痉祛痰及支持治疗,患者病情好转。此后查一次浓缩痰找结核菌结果+++,另两次浓缩痰找抗酸杆菌结果(-)。PPD试验: 48h硬结 15×12mm,72h硬结 15×13mm。γ干扰素释放试验:7.2pg/ml(正常范围:0-14)。患者结合临床和影像学考虑COPD急性加重诊断明确,没有结核证据,但痰找结核菌阳性,如何解释?
邵池:以上2个病例与结核有关,讨论前先复习有关T-SPOT的文献。γ-干扰素释放试验是利用结核分枝杆菌特异或非特异抗原在体外刺激受检者全血或外周血单个核细胞,使T淋巴细胞产生大量IFN-γ,然后用酶联免疫吸附法(ELISA)或酶联免疫斑点法(ELISPOT)检测IFN-γ浓度或计数分泌IFN-γ细胞的方法。最初的临床研究显示T-SPOT在诊断结核感染方面具有较高的敏感度和特异度。然而,T-SPOT在大量应用于临床实践后,大家发现其在诊断活动性结核的敏感度和特异度都没有理想中那么好。目前公认的意见为,T-SPOT阳性不能用来区分活动性结核还是潜在结核感染,且不能单独用作诊断结核的依据。T-SPOT阴性考虑不存在针对结核杆菌的效应T细胞,但阴性结果也不能完全排除结核感染的可能性,有可能是相应的细胞免疫机制尚未建立,另外也可能出现在免疫功能缺陷的患者。有研究报道,在低收入、高结核发病率的地区,T-SPOT的敏感性和特异性相对更低,和以往文献报道具有相当的差距。总的来说,T-SPOT可能和PPD皮试的临床意义接近,对活动性肺结核只能提供一个有限程度的预测价值。因此,在低收入及结核高发的国家和地区,考虑经济因素,PPD皮试仍是一个合适的选择。WHO也不建议在低收入的国家常规应用T-SPOT来诊断活动性结核。2010年美国CDC推出了一个关于应用T-SPOT检测结核分枝杆菌感染的指南,指南中的主要建议:(1)临床上诊断结核分枝杆菌感染不能单独应用γ-干扰素释放试验或结核菌素皮肤试验;(2)如果一个患者γ-干扰素释放试验或结核菌素皮肤试验阳性,应综合其临床表现评估结核感染的风险;(3)无论是γ-干扰素释放试验或结核菌素皮肤试验,都不能区分活动性结核或是潜在结核感染;(4)γ-干扰素释放试验或结核菌素皮肤阴性均不能排除结核感染。综上所述,对中国这样一个低收入、高结核发病率的国家,γ-干扰素释放试验是否就等同于一个量化的PPD皮试?我们看待它的地位是否和以往的PPD皮试是一样的?
金建敏:回到我们的2个病例,第一个患者尽管入院后应用头孢治疗有效,肺部空洞有缩小、闭合。在此后复查胸部影像学提示肺部病变再次加重,Xpert MTB阳性,故考虑合并结核分枝杆菌感染。整个临床过程如何解释?但多次痰找结核菌均为阴性,是因为细菌生长旺盛从而抑制结核分枝杆菌的生长?还是患者的因素?我们在临床上如何提高结核分枝杆菌的检出率?Xpert MTB的敏感性和特异性如何?第二个患者临床表现符合COPD急性加重,且抗感染治疗有效,影像学也不支持典型肺结核,T-SPOT阴性,但患者痰中抗酸染色3+,临床过程不好用结核解释,是否存在非结核分枝杆菌定植?PCR检测是否有助于区别结核分枝杆菌和非结核分枝杆菌?对存在结构性肺病的患者,是否可以存在非结核分枝杆菌定植甚至是结核分枝杆菌定植?
曹彬:第一个病例临床和影像学符合活动性肺结核表现,且Xpert MTB阳性,可诊断活动性肺结核。Xpert MTB特异性可达90%,且快速,Xpert MTB不同于RT-PCR,其优点在于将痰液标本与处理液按1:2稀释,将混合液放入一次性反应盒中,从痰中分离出结核分枝杆菌并富集(这个步骤是非常具有技术含量的,目前国内还达不到这样的水平),然后再进行RT-PCR,有助于提高诊断率,同时还能测利福平的耐药位点,缺点是价格昂贵。T-SPOT不能确定活动性肺结核,又不能排除潜在结核感染,不过其临床价值也不能完全等同于PPD皮试,因为其阴性预测价值更高。第二个病例尽管患者痰标本抗酸染色3+,但结合临床和影像学资料不考虑结核分枝杆菌感染,但不除外非结核分枝杆菌。气道结构的破坏容易导致非结核分枝杆菌定植,如果分离出非结核分枝杆菌、脓肿分支杆菌应该结合临床表现进行分析。结核分枝杆菌不会出现呼吸道的定植,一旦分离出,应考虑为致病菌。
沈宁:感染性疾病的诊断和治疗一直是呼吸科医生面对的挑战,通过和检验科微生物室的密切沟通与合作,可以在提高送检标本的质量的基础上更好的解读微生物报告,提高诊断准确率并提供治疗建议,共同提高感染性疾病的诊治水平。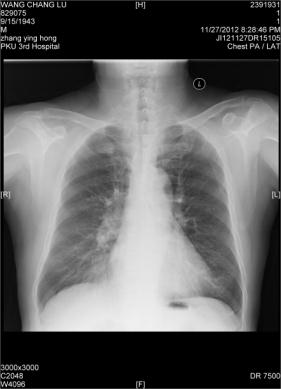
图1 胸片(2012-11-27):双肺纹理增多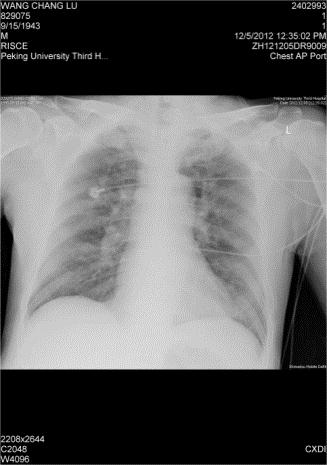
图2 胸片(2012-12-05):双肺透过度较前减低,肺纹理增多、增粗,两肺淡片状模糊影沿肺纹理分布,右肺为著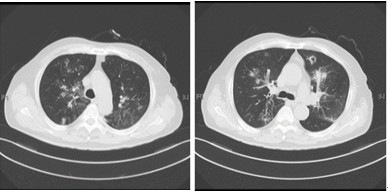
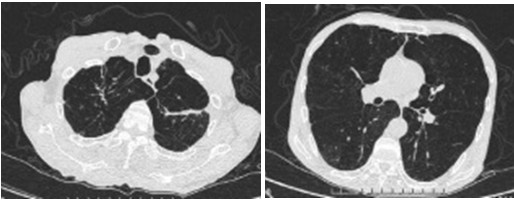
图3,4 胸部CT(2012-12-11)可见双肺散在多发淡薄片状磨玻璃密度影、纤维索条影,边缘模糊,内见含支气管影,并空洞形成
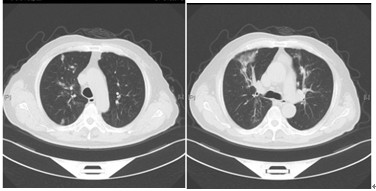
图5,6 胸部CT(2013-02-03)示双肺多发渗出病变较前吸收,原病灶内空洞基本消失
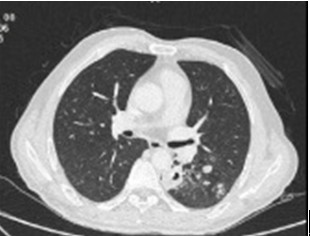
图7胸部CT(2014-5-6):左肺上叶结节影,左肺下叶背段空洞,右肺上叶小片状密度增高影